Кракен зеркало на тор
Представители даркнет-маркетплейса Kraken взломали своих конкурентов. Мы постарались сделать для вас интуитивно понятный сайт с иллюстрациями к каждой сборке, видео-обзорами и описанием. Допустим, товар стоит 10 000, а на балансе всего 3 000. На данный момент эти планы приостановлены в связи с пандемией, однако разработка и внедрения уже были начаты. Ъ ознакомился с исследованием американских компаний Chainalysis и Flashpoint, посвященным одной из теневых площадок в даркнете «Гидра». Техподдержка работает без выходных и перерыва. Поясним, что даркнет это интернет-сеть, для доступа к которой используют специальное программное обеспечение таким образом, чтобы скрыть личность людей и связанную с ними активность в Интернете. На сайте представлен широкий выбор запрещенной продукции, которую просто так не получится купить в обычном интернете. Они должны были зарегистрироваться и пополнять свой баланс, с которого средства (криптовалюта) списывалась продавцам (магазинам). По информации Telegram-канала Baza, доступ к ресурсу в даркнете действительно закрыт. Как раз для таких ленивых пользователей существует сервис duck duck. Solaris ссылка на сайт Многие пользователи хотят получить готовую ссылку на магазин Solaris. О том, что это за зверь такой Ghidra Гидра и с чем его едят она ест программки, многие уже, наверняка, знают не понаслышке, хотя в открытый доступ сей инструмент попал совсем недавно в марте. Когда вы загрузите и установите tor-браузер, заходите на страницу гидра hydra9webe где вы всегда можете отыскать рабочую ссылку Гидру в зашифрованной интернациональной сети. В определенный момент голова окажется прямо над вами на достаточной высоте, чтобы вы могли произвести рубящий удар. После нажатия клавиши Enter программа начинает перебор со скоростью 300. Также на ресурсе реализовывались услуги, такие как сбыт наркотиков, интернет-безопасность и взлом аккаунтов. Алексей Печенкин, Новикомбанк: Изменение ландшафта киберугроз будет напоминать «битву киберинтеллектов» Безопасность Через этот даркнет-сайт также велась продажа персональных данных и поддельных документов, говорится в сообщении немецких силовиков. Все данные аккуратно разбиты по разделам, поэтому искать нужный товар долго не придется. Пользователю предоставляется выбор использовать приложение через консоль или установить графическую оболочку.
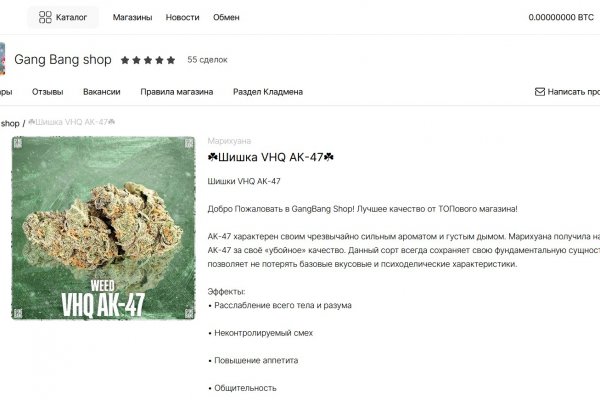
Кракен зеркало на тор - Kraken 25 at
родуманная система шлюзов, мостов, onion маршрутизатора позволяет достичь наивысшую безопасность и анонимностьКак войти на сайта ОМГ маркета прямо сейчасСсылка представленная ниже в обход блокировки и анонимнаВход на сайт ГидрыКак пользоваться Магазином1Создайте аккаунтДля этого откройте страницу регистрации, заполните необходимые поля и нажмите кнопку "зарегистрироваться"2Выберите товарВашему вниманию представлена прекрасная система навигации с переходами по категориям3Пополните биткоин кошелекBitcoin кошелек можно пополнить как биткоин переводом, так и через встроенные обменники4Оплатите и заберите товарВыбрав необходимый товар, нажмите кнопку оплатить, вам будут отправлены данные геолокации клада и тд5НаслаждайтесьМы уверены, что наш маркет доставит вам максимальное удовольствиеFAQЕсть вопросы?Как безопасно пользоваться omg?Наши разработчики - лучшие специалисты по кибербезопасности, самые передовые технологии обеспечивают 100% анонимность и безопасность.Что делать если сайт заблокирован?Не секрет что с недавних пор правительство активно взялось за интернет и приватность в частности, поэтому для наибольшей защиты мы создали несколько зеркал нашего сайта, если какое-то зеркало не работает, пробуйте другоеКак зайти на omg сайт?Для этого нужно просто перейти по официальной ссылкеЧто делать если я не получил свой клад?Действительно из-за недопросовесных людей, которые занимаются поиском чужих товаров, такая ситуация возможна, после покупки вы имеете 24 часа на возврат денег, в данном случае администрация omg в срочном порядке рассмотрит вашу жалобу и честно разрешит возникший спор.Описание веществМарихуана (Каннабис)В зависимости от сорта (индика/сатива) вызывает различные ощущения.По эффекту воздействия при курении индика и сатива различаются – если индика вызывает сонливость, снижение активности, расслабление, то сатива наоборот, стимулирует всплеск энергии, поднимает настроение и провоцирует на активные действия.Оба этих сорта используются в медицинских и лекарственных целях. Сорта конопли с высоким содержанием индики преимущественно служили избавлением от бессонницы и болей, поэтому часто применяются перед сном. Семена конопли индики имеют сниженный процент содержания ТГК.Обратное действие сативы – стимулирующее и активизирующее внутренний потенциал – нашло применение при лечении стресса, депрессий, повышенной тревожности.Список зеркал ПерейтиЭйфоретики (МДМА, Мефедрон)МДМА (Экстази)Эффекты MDMA проявляются через 30-60 минут после употребления, а пик наблюдается через 75-120 минут, плато длится 3,5 часа.7) Кратковременные психоактивные эффекты MDMA включают:Ощущение внутреннего умиротворенияУвеличение социальной активности и коммуникабельностиЭнтактогенные эффекты – увеличение эмпатии или чувства близости с другими людьмиНебольшие галлюцинации (усиление ощущения цветов и звуков и видения с закрытыми глазами)Небольшие галлюцинации (усиление ощущения цветов и звуков и видения с закрытыми глазами)Усиление комуникабельностиОбход блокировки ПерейтиМефедронМефедрон вызывает эйфорию, стимулирующий эффект, способствует более глубокому пониманию музыки, улучшает настроение, снижает враждебность, вызывает улучшение умственной способности и оказывает мягкую сексуальную стимуляцию; эти эффекты аналогичны эффектам кокса, амфетамина и МДМА, и длятся разное количество времени, в зависимости от способа введения вещества. При пероральном приеме, покупатели сообщали о возникновении эффекта в течение 15-45 минут; при вдыхании последствия ощущались в течение нескольких минут и достигали пика в течение получаса. При приеме внутрь или через нос эффект длится от двух до трех часов.ПерейтиПсиходелики (ЛСД, грибы)ЛСДПоявляется ощущение того, что вся окружающая обстановка как будто «плывет и дышит», постоянно видоизменяясь. За закрытыми глазами появляются красивые меняющиеся красочные узоры. Ощущается сильный прилив энергии, подъем настроения и повышение активности мышления.Ссылка ПерейтиГрибыГрибы повышают самосознание и чувство контакта с «Трансцендентным Другим» – отражая более глубинное понимание нашей связи с природой. Психоделические препараты могут вызывать состояния сознания, которые имеют личный смысл и духовное значение у религиозных или обладающих духовными наклонностями людей; эти состояния называются мистическими переживаниями.Информация ПерейтиВнимание!Участились случаи мошенничества, рекомендуем добавить сайт в закладки чтобы не потерять его.Добавить в закладкиgodnotaba-omg.comCopyright © 2015 — 2021. Все права защищены.
Вся информация представлена в ознакомительных целях и пропагандой не является.ОМГ онион Загрузка, ждите...

Несмотря на заглавные буквы на изображении, вводить символы можно строчными. Также у каждого продавца на площадке выставлены отзывы от предыдущих сделок. Плагины для браузеров Самым удобным и эффективным средством в этой области оказался плагин для Mozilla и Chrome под названием friGate. Языке, покрывает множество стран и представлен широкий спектр товаров (в основном вещества). Onion - The Majestic Garden зарубежная торговая площадка в виде форума, открытая регистрация, много всяких плюшек в виде multisig, 2FA, существует уже пару лет. Сеть Интернет-Интернет-Браузер Tor бесплатная, выявленная кроме того некоммерческий план, то что дает пользователям незнакомый доступ в линия сеть интернет. Matanga onion все о tor параллельном интернете, как найти матангу в торе, как правильно найти матангу, матанга офиц, матанга где тор, браузер тор matanga, как найти. Onion - Bitcoin Blender очередной биткоин-миксер, который перетасует ваши битки и никто не узнает, кто же отправил их вам. По типу (навигация. Всё больше людей пытаются избавиться от «отеческой заботы» чиновников от государства и хотят реализовать своё конституционное право самостоятельно решать, куда ходить, что выбирать, куда смотреть и что делать. Связь доступна только внутри сервера RuTor. Ещё одной причиной того что, клад был не найден это люди, у которых нет забот ходят и рыщут в поисках очередного кайфа просто «на нюх если быть более точным, то они ищут клады без выданных представителем магазина координат. Сеть для начинающих. Биржи. Описание: Создание и продвижение сайтов в интернете. Onion - Fresh Onions, робот-проверяльщик и собиратель.onion-сайтов. Просмотр. Сразу заметили разницу? Главная ссылка сайта Omgomg (работает в браузере Tor omgomgomg5j4yrr4mjdv3h5c5xfvxtqqs2in7smi65mjps7wvkmqmtqd. Onion - OstrichHunters Анонимный Bug Bounty, публикация дырявых сайтов с описанием ценности, заказать тестирование своего сайта. Onion - the Darkest Reaches of the Internet Ээээ. А если вы не хотите переживать, а хотите быть максимально уверенным в своей покупке, то выбирайте предварительный заказ! Onion - Mail2Tor, e-mail сервис. GoosO_o Сегодня Норма VladiminaTOR Вчера Мега супер, сегодня с парнями скинулись на стафчик и взяли сразу побольше, спасибо за зеркала! Действует на основании федерального закона от года 187-ФЗ «О внесении изменений в отдельные законодательные акты Российской Федерации по вопросам защиты интеллектуальных прав в информационно-телекоммуникационных сетях». Ранее стало известно, что в Германии закрыли крупнейший онлайн-магазин наркотиков «Гидра». Wired, его вдохновил успех американской торговой площадки. Сайт разрабатывался программистами более года и работает с 2015 года по сегодняшний день, без единой удачной попытки взлома, кражи личной информации либо бюджета пользователей. Ссылку нашёл на клочке бумаги, лежавшем на скамейке. Программы для Windows и Mac Настольные способы блокировки чаще всего являются либо платными, либо сложными в обращении и потому не имеющими смысла для «чайников которым вполне достаточно небольшого плагина для браузера. Хочу узнать чисто так из за интереса. Onion - GoDaddy хостинг сервис с удобной админкой и покупка доменов.onion sectum2xsx4y6z66.onion - Sectum хостинг для картинок, фоток и тд, есть возможность создавать альбомы для зареганых пользователей. Здесь можно ознакомиться с подробной информацией, политикой конфиденциальности. А также на даркнете вы рискуете своими личными данными, которыми может завладеть его пользователь, возможен взлом вашего устройства, ну и, конечно же, возможность попасться на банальный обман. Onion - onelon, анонимные блоги без цензуры. Купить билет на самолет стало еще. Mega вход Как зайти на Мегу 1 Как зайти на мегу с компьютера. Точнее его там вообще нет. На тот момент ramp насчитывал 14 000 активных пользователей. Ч Архив имиджборд. Похоже? Иногда отключается на несколько часов. Вы можете получить более подробную информацию на соответствие стандартам Вашего сайта на странице: validator. Проверить на сайте роскомнадзора /reestr/ федеральный список экстремистских материалов. Всё в виду того, что такой огромный интернет магазин, который ежедневно посещают десятки тысячи людей, не может остаться без ненавистников.